Městnavé srdeční selhání (CHF) je termín používaný k popisu toho, co se stane, když srdce není schopné pumpovat dostatek krve k uspokojení potřeb těla. (Nemělo by se to zaměňovat se srdeční zástavou, při níž srdce přestane úplně bít.) CHF je prostě nedostatečné fungování srdečního svalu. Stav může být akutní, což znamená, že se vyskytuje rychle, nebo chronický, což znamená, že se vyskytuje dlouhodobě.
Příznaky CHF mohou zahrnovat únavu, otoky nohou a dušnost (zejména při cvičení). CHF lze diagnostikovat na základě kontroly vašich příznaků, krevních testů, ultrazvuku srdce a rentgenového záření. Léčba se může lišit podle základní příčiny a může zahrnovat dietu, cvičení, antihypertenzní léky, léky na ředění krve a léky jako Entresto určené speciálně k léčbě srdečního selhání.
Těžké případy mohou vyžadovat implantovatelné srdeční zařízení ke zlepšení síly nebo rytmu srdce. V nejhorším případě může být nutná transplantace srdce.
Srdeční selhání s nízkým výkonem se vyskytuje u lidí se srdečním selháním, kteří mají malou nebo žádnou kongesci plic. V těchto situacích bývá hlavním problémem to, že srdeční sval se stal tak extrémně slabým, že srdce již není schopné pumpovat dostatek krve do orgánů těla.
Lidé, jejichž srdeční selhání je primárně srdeční selhání s nízkým výdejem, mají vyšší pravděpodobnost nízkého krevního tlaku, závratě a synkopy. Srdeční selhání s nízkým výkonem je obvykle známkou velmi pokročilého srdečního selhání a je spojeno s velmi špatnou prognózou.
Verywell / Emily Roberts
Příznaky městnavého srdečního selhání
Příznaky CHF se mohou lišit podle místa poškození srdce, obecně popsaného jako levostranné srdeční selhání, pravostranné srdeční selhání nebo biventrikulární selhání.
Levostranné selhání
Levá strana srdce je zodpovědná za příjem krve obohacené kyslíkem z plic a její čerpání do zbytku těla.
Pokud srdce selhává na levé straně (označuje se jako srdeční selhání levé komory), vrátí se zpět do plic a zbaví zbytek těla potřebného kyslíku.
Levostranné srdeční selhání je způsobeno buď systolickou dysfunkcí, kdy srdce nevypouští krev tak, jak by mělo, nebo diastolickou dysfunkcí, kdy se srdce nenaplňuje krví tak, jak by mělo.
Levostranné systolické srdeční selháníMezi charakteristické příznaky levostranného srdečního selhání patří:
- Únava
- Závrať
- Dušnost, zvláště když ležíte naplocho nebo při námaze
- Suché hackování nebo sípání
- Rales a praskání v plicích
- Abnormální "cval" srdečních zvuků (rytmus cvalu)
- Noční dušnost (paroxysmální noční dušnost)
- Chladná teplota pokožky
- Namodralé tóny pleti kvůli nedostatku kyslíku (cyanóza)
- Zmatek
Pravostranné selhání
Pravá strana srdce je zodpovědná za příjem krve chudé na kyslík z těla a její čerpání do plic, aby byla okysličena.
Pokud selhává pravá strana srdce (známé jako srdeční selhání pravé komory), nemůže se srdce naplnit dostatečným množstvím krve, což způsobí, že se krev vrací zpět do žil.
Pravostranné srdeční selhání je často způsobeno plicními srdečními chorobami (cor pulmonale), při nichž zvětšení nebo selhání pravé komory vede k překrvení oběhu v plicích i ve zbytku těla.
Mezi charakteristické příznaky pravostranného srdečního selhání patří:
- Únava
- Slabost
- Dušnost, zejména při cvičení
- Akumulace tekutiny, obvykle v dolních končetinách (periferní edém) nebo dolní části zad (sakrální edém)
- Roztažená krční žíla na krku
- Rychlá srdeční frekvence (tachykardie)
- Bolest na hrudi nebo tlak
- Závrať
- Chronický kašel
- Časté noční močení (nokturie)
- Nahromadění tekutiny v břiše (ascites)
- Zvětšená játra
- Nevolnost
- Ztráta chuti k jídlu
Biventrikulární selhání
Biventrikulární srdeční selhání zahrnuje selhání levé i pravé komory srdce. Je to typ nejčastěji pozorovaný v klinické praxi a bude se projevovat příznaky charakteristickými pro levé i pravé srdeční selhání.
Jedním ze společných rysů biventrikulárního srdečního selhání je pleurální výpotek, shromažďování tekutin mezi plicemi a hrudní stěnou.
Zatímco pleurální výpotek může nastat při pravostranném srdečním selhání a v menší míře při levostranném srdečním selhání, je mnohem charakterističtější, když jsou postiženy obě strany. Mezi příznaky pleurálního výpotku patří:
- Ostrá bolest na hrudi
- Dušnost, zejména při činnosti
- Chronický suchý kašel
- Horečka
- Obtížné dýchání při ležení
- Obtížné dýchání
- Trvalé škytavka
Komplikace
CHF je potenciální komplikací mnoha různých nemocí a poruch. Vývoj CHF však může vyvolat další komplikace a zvýšit riziko nemoci, ztráty pracovní schopnosti a smrti. Mezi charakteristické komplikace CHF patří:
- Venózní tromboembolismus, což je krevní sraženina, která se tvoří, když se krev začne hromadit v žíle. Pokud se sraženina odlomí a cestuje do plic, může způsobit plicní embolii. Pokud se odlomí a uvízne v mozku, může způsobit mrtvici.
- Selhání ledvin, ke kterému může dojít, když snížený krevní oběh umožňuje hromadění odpadních produktů v těle. Pokud je závažná, může být nutná dialýza nebo transplantace ledvin.
- Poškození jater. To se běžně vyskytuje u pokročilého pravostranného srdečního selhání, když srdce nedodává játra krví, kterou potřebuje k fungování, což vede k portální hypertenzi (vysoký krevní tlak v játrech), cirhóze a selhání jater.
- Poškození plic, včetně empyému (hromadění hnisu), pneumotoraxu (zhroucení plic) a plicní fibrózy (zjizvení plic), což je častá komplikace pleurálního výpotku.
- Poškození srdeční chlopně, ke kterému může dojít, když vaše srdce pracuje lépe na pumpování krve, což způsobí abnormální zvětšení chlopní. Dlouhodobý zánět a poškození srdce mohou vést k těžké arytmii, zástavě srdce a náhlé smrti.
Příčiny
Mezi příčiny CHF patří ischemická choroba srdeční, vysoký krevní tlak, onemocnění srdečních chlopní, infekce, nadměrné užívání alkoholu nebo předchozí infarkt.
Městnavé srdeční selhání (často označované jednoduše jako srdeční selhání) postihuje přibližně 6 milionů Američanů a je hlavní příčinou hospitalizace u lidí starších 65 let. Každý rok je diagnostikováno více než 650 000 nových případů.
Slovo „městnavý“ označuje hromadění tekutiny v žilách a tkáních plic a dalších částí těla. Právě toto přetížení spouští mnoho charakteristických příznaků CHF.
CHF je způsobena libovolným počtem stavů, které poškozují samotný srdeční sval, označované jako kardiomyopatie. Mezi běžné příčiny patří:
- Onemocnění věnčitých tepen (CAD), při kterém se zužují nebo ucpávají tepny dodávající krev a kyslík do srdce.
- Infarkt myokardu (MI), známý také jako srdeční infarkt, při kterém dochází k zablokování koronární arterie, která hladoví a zabíjí tkáně srdečního svalu
- Přetížení srdce (včetně srdečního selhání s vysokým výkonem), při kterém je srdce přepracováno stavy, jako je hypertenze, onemocnění ledvin, cukrovka, onemocnění srdečních chlopní, vrozená srdeční vada, Pagetova choroba, cirhóza nebo mnohočetný myelom
- Infekce, které zahrnují virové infekce, jako jsou německé spalničky (zarděnky) nebo virus coxsackie B. Další příčinou jsou systémové virové infekce, jako je HIV, které mohou způsobit progresivní poškození srdečního svalu. Nevirová onemocnění, jako je Chagasova choroba, mohou také způsobit srdeční selhání.
- Dlouhodobé zneužívání alkoholu nebo návykových látek, včetně zneužívání metamfetaminu nebo kokainu
- Léky na chemoterapii rakoviny, jako je daunorubicin, cyklofosfamid a trastuzumab
- Amyloidóza, stav, při kterém se amyloidové proteiny hromadí v srdečním svalu, často ve spojení s chronickými zánětlivými poruchami, jako je lupus, revmatoidní artritida a zánětlivé onemocnění střev (IBD).
- Obstrukční spánková apnoe, forma spánkové apnoe považovaná za nezávislý rizikový faktor pro CHF, když je doprovázena obezitou, hypertenzí nebo cukrovkou
- Toxická expozice olovu nebo kobaltu
Akutní dekompenzované srdeční selhání
Chronické srdeční selhání je stádium, ve kterém je stav srdce stabilní. Chronické srdeční selhání může někdy progredovat do akutního dekompenzovaného srdečního selhání (ADHF), při kterém se příznaky zhoršují a zvyšují riziko respiračního selhání.
ADHF, pokud je často spuštěn podněcující událostí, jako například:
- Infarkt
- Zápal plic
- Nekontrolovaná nebo zhoršující se hypertenze
- Hypertyreóza (hyperaktivní štítná žláza)
- Těžká anémie
- Arytmie (abnormální srdeční rytmus)
Diagnóza
Pokud je podezření na městnavé srdeční selhání, lékař provede diagnózu na základě kontroly vašich příznaků, fyzického vyšetření, krevních testů, zobrazovacích testů a další diagnostiky určené k měření srdečních funkcí. Porucha bude poté klasifikována podle závažnosti, aby byl nasměrován vhodný průběh léčby.
Vyšetření
Po přezkoumání vašich příznaků a anamnézy lékař provede fyzickou prohlídku, aby zjistil příznaky svědčící o CHF. To bude mimo jiné zahrnovat i kontrolu vašich:
- Krevní tlak
- Tepová frekvence
- Zvuky srdce (ke kontrole abnormálních rytmů)
- Zvuky plic (k posouzení přetížení, vzrušení nebo výpotku)
- Dolní končetiny (ke kontrole známek edému)
- Krční žíla na krku (pro kontrolu, zda je vyboulená nebo roztažená)
Laboratorní testy
K diagnostice CHF se používá řada krevních testů, z nichž některé mohou identifikovat základní příčinu dysfunkce. Mohou zahrnovat kompletní krevní obraz (ke kontrole anémie), C-reaktivní protein (ke zjištění příznaků infekce) a jaterní funkce, funkce ledvin nebo testy funkce štítné žlázy (aby se zjistilo, zda se jedná o jiné orgánové systémy a proč) .
Pravděpodobně nejdůležitějším testem je test natriuretického peptidu typu B (BNP), který detekuje specifický hormon vylučovaný srdcem v reakci na změny krevního tlaku. Když je srdce ve stresu a více pracuje na pumpování krve, začne koncentrace BNP v krvi stoupat.
Test BNP je jednou ze základních diagnostických funkcí srdečního selhání. Zvýšení hodnot BNP však nemusí nutně odpovídat závažnosti stavu.
Ve většině laboratoří může BNP nižší než 100 pikogramů na mililiter (pg / ml) definitivně vyloučit CHF v 98 procentech případů.
Vysoké hladiny BNP jsou mnohem méně přesvědčivé, i když hladiny nad 900 pg / ml u dospělých starších 50 let mohou přesně diagnostikovat CHF přibližně v 90 procentech případů.
Zobrazovací testy
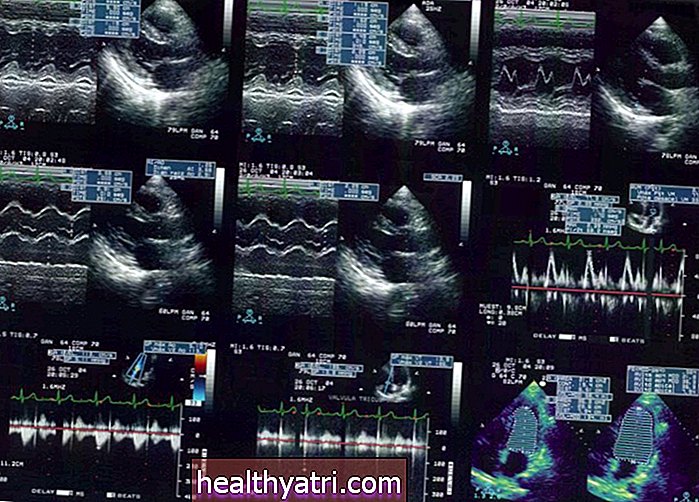
Primárním zobrazovacím nástrojem pro diagnostiku CHF je echokardiogram. Echokardiogram je forma ultrazvuku, která využívá odražené zvukové vlny k vytváření obrazů tlukajícího srdce v reálném čase. Echokardiogram se používá ke stanovení dvou diagnostických hodnot:
- Zdvihový objem (SV): množství krve opouštějící srdce při každém úderu
- End-diastolický objem (EDV): množství krve vstupující do srdce při jeho uvolnění
Srovnání SV s EDV lze poté použít k výpočtu ejekční frakce (EF), jejíž hodnota popisuje čerpací účinnost srdce.
Normálně by měla být ejekční frakce mezi 55 procenty a 70 procenty. Srdeční selhání lze obvykle diagnostikovat, když EF klesne pod 40 procent.
K hodnocení vaskulární struktury srdce se používá jiná forma zobrazování, známá jako angiografie. Pokud existuje podezření na onemocnění koronární arterie, zavedl by se do koronární arterie úzký katétr, který by injikoval kontrastní barviva pro vizualizaci na rentgenovém snímku. Angiografie je nesmírně užitečná při určování blokád, které mohou poškodit srdeční sval.
Samotný rentgen hrudníku může pomoci identifikovat kardiomegalii (zvětšení srdce) a důkaz zvětšení cév v srdci. K diagnostice pleurálního výpotku lze také použít rentgen a ultrazvuk hrudníku.
Další testy
Kromě BNP a echokardiogramu lze k podpoře diagnózy nebo charakterizaci příčiny dysfunkce použít i další testy. Tyto zahrnují:
- Elektrokardiogram (EKG), který se používá k měření elektrické aktivity srdce
- Srdeční zátěžový test, který měří funkci vašeho srdce, když je vystaven stresu (obvykle při běhu na běžeckém pásu nebo při šlapání stacionárního cyklu)
Klasifikace CHF
Pokud je městnavé srdeční onemocnění definitivně diagnostikováno, váš kardiolog by klasifikoval selhání na základě kontroly vaší fyzické zkoušky, laboratorních nálezů a zobrazovacího testu. Cílem klasifikace je nasměrovat vhodnou léčbu kurzu.
Existuje několik klasifikačních systémů, na které se lékař může spolehnout, včetně funkčního klasifikačního systému vydaného New York Heart Association (NYHA) nebo inscenačního systému CHF vydaného American College of Cardiology (ACC) a American Heart Association (AHA).
Funkční klasifikace NYHA je rozdělena do čtyř tříd na základě vaší fyzické kapacity pro aktivitu a vzhledu příznaků.
- Třída I: žádné omezení při jakýchkoli činnostech a žádné příznaky z běžných činností
- Třída II: mírné omezení aktivity a žádné příznaky při mírné námaze
- Třída III: výrazné omezení aktivity a symptomů po celou dobu kromě odpočinku
- Třída IV: nepohodlí a příznaky v klidu a při činnosti
Inscenační systém ACC / AHA poskytuje lepší přehled o tom, jaké lékařské zákroky by měly být v jakých fázích provedeny.
- Fáze A: fáze „před srdečním selháním“, kdy nedochází k žádné funkční nebo strukturální srdeční poruše, ale zřetelnému riziku jednoho v budoucnosti
- Fáze B: strukturální srdeční porucha, ale bez příznaků v klidu nebo činnosti
- Fáze C: stabilní srdeční selhání, které lze zvládnout lékařským ošetřením
- Fáze D: pokročilé srdeční selhání vyžadující hospitalizaci, transplantaci srdce nebo paliativní péči
Systém ACC / AHA je obzvláště užitečný - každá fáze odpovídá konkrétním lékařským doporučením a zásahům.
Léčba
Léčba městnavého srdečního selhání je zaměřena na zmírnění příznaků a prevenci progrese onemocnění. Vyžaduje také léčbu základní příčiny selhání, ať už jde o infekci, srdeční poruchu nebo chronické zánětlivé onemocnění.
Léčba bude do značné míry řízena zavedením CHF a může zahrnovat změny životního stylu, léky, implantované přístroje a operaci srdce.
Změny životního stylu
Jedním z prvních kroků při řízení CHF je provádění změn ve vašem životě s cílem zlepšit vaši stravu a fyzickou zdatnost a napravit špatné návyky, které přispívají k vaší nemoci. V závislosti na stadiu CHF mohou být intervence relativně snadno proveditelné nebo mohou vyžadovat vážnou úpravu vašeho životního stylu.
Snižte příjem sodíku: To zahrnuje nejen sůl, kterou přidáváte do jídla, ale také druhy potravin s vysokým obsahem sodíku. Čím méně soli ve vaší stravě, tím méně zadržování tekutin bude. Většina lékařů nedoporučuje více než 2 000 miligramů denně ze všech zdrojů.
Omezte příjem tekutin: To se může lišit v závislosti na závažnosti vašeho stavu, ale obecně řečeno, omezili byste množství tekutin na maximálně 2 litry (8,5 šálků) denně.
Dosáhněte a udržujte si zdravou váhu: Pokud máte nadváhu, možná budete muset ve spolupráci s odborníkem na výživu nejprve určit ideální váhu a denní příjem kalorií a poté navrhnout bezpečnou a udržitelnou stravu s nízkým obsahem sodíku.
Přestaňte kouřit: Neexistuje bezpečné množství kouření. Kouření přispívá k rozvoji aterosklerózy (kornatění tepen), díky čemuž vaše srdce pracuje mnohem tvrději, než by za normálních okolností muselo.
Cvičte pravidelně: Musíte najít cvičební plán, který můžete udržet a na kterém můžete stavět, abyste zesílili. Zkuste začít s ne méně než 30 minutami cvičení třikrát týdně, včetně kardio a silového tréninku. Práce s osobním trenérem vám pomůže zajistit vhodnou rutinu cvičení, která vás nepřetěžuje ani nenechává bez povšimnutí.
Snižte příjem alkoholu: I když vám příležitostný nápoj nemusí ublížit, mírný příjem alkoholu může někdy komplikovat levostranné srdeční selhání, zejména u lidí s kardiomyopatií vyvolanou alkoholem. Poraďte se s lékařem o příslušných omezeních podle povahy a závažnost vašeho CHF.
Léky
Existuje řada léků běžně předepsaných ke zlepšení funkce vašeho srdce. Mezi ně patří:
- Diuretika (pilulky na vodu) ke snížení množství tekutin v těle a následně ke snížení krevního tlaku
- Inhibitory angiotenzin konvertujícího enzymu (ACE), které blokují enzym, který reguluje krevní tlak a koncentrace solí ve vašem těle
- Blokátory receptorů pro angiotensin (ARB), které snižují krevní tlak uvolněním krevních cév a zlepšením průtoku krve
- Entresto (sacubitril / valsartan), což je kombinovaný lék používaný místo ARB a ACE inhibitorů u lidí se sníženým EF (obvykle pod 40 procent)
- Apresolin (hydralazin) a isosorbid dinitrát, které se někdy předepisují v kombinaci pro lidi, kteří nemohou tolerovat ARB a ACE inhibitory
- Lanoxin (digoxin), který se někdy předepisuje lidem s těžkým srdečním selháním, ale je mu do značné míry zabráněno kvůli vysokému stupni toxicity
- Antagonisté receptoru vazopresinu, jako je Vaprisol (konivaptan), který lze použít u lidí s ADHF, u kterých se objeví abnormálně nízké hladiny sodíku (hyponatrémie)
- Beta-blokátory, které jsou i nadále nedílnou součástí léčby CHF
Drogy, kterým je třeba se vyhnout: Existuje řada léků, kterým se možná budete muset vyhnout, pokud trpíte srdečním selháním, které může buď narušit léčbu, nebo přispět k překrvení srdce. Mezi tyto léky patří:
- Nesteroidní protizánětlivé léky (NSAID), jako je Voltaren (diklofenak), Advil (ibuprofen) nebo Aleve (naproxen), mohou srážet zadržování tekutin. Místo toho použijte Tylenol (acetaminofen).
- Některá léčiva proti arytmii (zejména léky blokující sodíkové kanály) mohou u lidí s CHF zvyšovat problémy se srdečním rytmem.
- Blokátory kalciového kanálu mohou také vyvolat arytmii, zejména u lidí s levostranným systolickým selháním.
- Solné náhražky obvykle obsahují draslík, který podporuje arytmii.
- Antacida často obsahují velké množství sodíku a je nejlepší se jim vyhnout.
- Dekongestiva, jako je pseudoefedrin, mohou zvýšit krevní tlak a měla by se používat pouze pod dohledem lékaře.
Protože jiné léky (včetně ketaminu, salbutamolu, tamsulosinu a thiazolidindionů) mohou ovlivnit funkci srdce, je důležité poradit se svým lékařem o všech lécích, které užíváte, včetně doplňků a bylinných přípravků.
Implantovatelná zařízení
Srdeční selhání je popsáno, když je EF 40 procent nebo méně. To znamená, že 40 procent nebo méně krve v levé komoře opouští srdce s každým úderem srdce.
Pokud váš EF poklesne pod 35 procent nebo se u vás v důsledku CHF vyskytne závažná arytmie, může lékař doporučit implantabilní zařízení, aby se snížilo riziko nemoci nebo smrti. Pro různé podmínky se používají různé přístupy.
- Automatické implantovatelné kardioverterové defibrilátory (AICD), podobné kardiostimulátorům, se používají ke korekci arytmií při jejich výskytu.
- Srdeční resynchronizační terapie (CRT) zahrnuje synchronizaci pravé a levé komory tak, aby fungovaly efektivněji.
- Modulace srdeční kontraktility (CCM), schválená v Evropě, ale ne ve Spojených státech, se používá k posílení kontrakce levé komory synchronizovanými dávkami elektrické stimulace.
Implantáty se obvykle vkládají pod kůži levé horní části hrudníku. Před operací vám budou podány léky, díky nimž budete ospalí a pohodlní.
Implantace zařízení nevyžaduje operaci otevřeného srdce a většina lidí může jít domů do 24 hodin.
Chirurgická operace
Může být indikován chirurgický zákrok k opravě základních nebo přispívajících příčin srdečního selhání. To může zahrnovat opravu nebo výměnu netěsných srdečních chlopní nebo provedení bypassu koronární arterie (CABG) k přesměrování průtoku krve kolem jedné nebo více blokovaných tepen.
Pokud došlo k infarktu, je často nutný chirurgický zákrok k odstranění vyboulení a ztenčení levé komory, známé jako aneuryzma komory.
Některé operace jsou minimálně invazivní - přístup k srdci přes krevní cévu nebo přes hrudník bez otevření hrudního koše - zatímco jiné mají otevřené srdce.
Pokud je riziko úmrtí vysoké a srdce dárce není k dispozici, lze použít otevřený chirurgický zákrok k implantaci ventrikulárního pomocného zařízení (VAD) do hrudníku. VAD mechanicky pumpuje krev z levé komory do aorty a je napájen externí baterií přes rameno. Jedná se o krátkodobé řešení používané lékaři při čekání na srdce dárce.
Transplantace srdce je obvykle indikována, když EF klesl pod 20 procent a / nebo je riziko úmrtí do jednoho roku vysoké. Po celém světě se každoročně provádí přibližně 3 500 transplantací srdce, z nichž více než polovina se provádí ve Spojených státech.
Lidé, kteří úspěšně podstoupí transplantaci srdce, mohou očekávat, že se dožijí v průměru dalších 15 let.
Zvládání
Diagnostika městnavého srdečního selhání neznamená, že zemřete nebo že se vaše srdce najednou zastaví. Jednoduše to znamená, že vaše srdce nefunguje tak, jak má.
I když neexistuje lék na CHF, můžete podniknout kroky k udržení nebo zlepšení funkce srdce.
Vážte se každý den: Změny vaší hmotnosti mohou být známkou toho, že se váš stav zhoršuje. Začněte tím, že znáte svoji „suchou váhu“ (svoji váhu, když v našem těle nejsou žádné tekutiny) a zaznamenávejte každý den. Zavolejte svého lékaře, pokud je vaše váha o 4 libry více nebo 4 libry méně než vaše suchá váha v rozpětí týdne.
Užívejte své léky denně: K udržení požadovaného účinku musíte udržovat stabilní koncentraci léků v krvi. Některá léčiva používaná k léčbě CHF mají krátký biologický poločas (včetně přípravku Entresto s poločasem 10 hodin) a musí být užívána tak, jak je předepsáno, bez vynechání dávek. Abyste se vyhnuli vynechání dávky, zkuste naprogramovat připomenutí alarmu na svém mobilním telefonu.
Udržujte schůzky s lékařem: Lidé, kteří zůstávají pod důslednou lékařskou péčí, si vždy vedou lépe než ti, kteří ne. Naplánování a dodržování termínů umožňuje lékaři zasáhnout dříve, než se zdravotní problém stane vážným nebo nevratným.
Zkontrolujte štítky na potravinách: Sodík je skryt v mnoha potravinách, které jíme. Naučte se, jak číst etikety produktů a jak si vybrat potraviny s nízkým obsahem soli, včetně libového masa, drůbeže, ryb, ovoce, zeleniny, vajec, mléčných výrobků s nízkým obsahem tuku, rýže, těstovin a suchých nebo čerstvých fazolí. Vyvarujte se konzervovaných nebo balených potravin a mějte na paměti, že výrobky se sníženým obsahem sodíku mohou stále obsahovat více, než potřebujete.
Najděte alternativní koření: Místo solení nebo přísad bohatých na sodík dochuťte jídlo čerstvými bylinkami, sušeným kořením, citronovou šťávou nebo ochuceným octem.
Plánujte dopředu při jídle: Před rezervací zkontrolujte online nabídku a zavolejte předem a prodiskutujte své stravovací požadavky, abyste mohli správně vybírat.
Získejte pomoc při odstraňování špatných návyků: Ukončení „studeného krocana“ cigaretami nebo alkoholem je zřídka účinné. Promluvte si se svým lékařem o pomůckách k odvykání kouření (na mnohé se plně vztahuje zákon o cenově dostupné péči). Pokud máte problémy s pitím, zeptejte se svého lékaře na podpůrné skupiny nebo programy léčby alkoholem.
Zkuste se uvolnit: Neléčte svůj stres alkoholem nebo prášky na spaní. Místo toho prozkoumejte metody úlevy od stresu, včetně cvičení, jógy nebo meditace. Pokud nejste schopni zvládnout, požádejte svého lékaře o doporučení terapeutovi, který vám může pomoci jeden na jednoho nebo vás může zařadit do skupinové terapie. Srdeční selhání bylo také spojeno s depresí, takže může být užitečné řešit své pocity s odborníkem na duševní zdraví.
Slovo od Verywell
Prožívání městnavého srdečního selhání obvykle změní váš život mnoha způsoby. Provedením zdravých změn však zlepšíte své srdce a všechny ostatní aspekty svého zdraví. S CHF můžete žít dobře po mnoho let. Najděte podporu od rodiny a přátel, kteří vám mohou pomoci normalizovat CHF. Čím více chápou váš stav, tím lépe vám pomohou dosáhnout vašich terapeutických cílů. Zkuste požádat svého lékaře o doporučení podpůrné skupině ve vaší oblasti nebo se spojte s ostatními online prostřednictvím sítě podpory American Heart Association.
Prevence srdečního selhání se změnami životního stylu