Transplantace kostní dřeně je často život zachraňující procedura, při které jsou kmenové buňky odebrány z kostní dřeně, filtrovány a vráceny buď stejné osobě, nebo příjemci daru. Transplantace kostní dřeně lze použít k léčbě nebo dokonce k léčbě některých onemocnění souvisejících s nedostatečnou produkcí kmenových buněk nebo nezdravých kmenových buněk v těle, jako je aplastická anémie a leukémie.
Dani Blanchette / EyeEm / Getty ImagesDůvody pro transplantaci kostní dřeně
Kostní dřeň se nachází ve větších kostech těla, například v pánevních kostech. Jedná se o místo výroby kmenových buněk, nazývaných také hematopoetické kmenové buňky. Jedná se o pluripotenciální, což znamená, že se jedná o prekurzorové buňky, které se mohou vyvinout do různých typů krevních buněk, jako jsou bílé krvinky, červené krvinky a krevní destičky. Pokud s kostní dření něco není v pořádku nebo je snížena tvorba krevních buněk, může člověk velmi onemocnět nebo zemřít.
Transplantace kostní dřeně se obvykle provádějí u pacientů s:
- Rakoviny, jako je leukémie, lymfom a mnohočetný myelom, při nichž kostní dřeň produkuje abnormální krevní buňky
- Onemocnění kostní dřeně, jako je aplastická anémie, kdy kostní dřeň přestává produkovat krevní buňky potřebné pro tělo
Kromě toho se transplantace kostní dřeně hodnotí pro mnoho poruch, od solidních nádorů po jiné nezhoubné poruchy kostní dřeně, stejně jako pro roztroušenou sklerózu a srpkovitou anémii.
Kdo není dobrým kandidátem?
Můžete být odmítnuti kvůli transplantaci kostní dřeně za následujících okolností:
- Máte nekontrolovanou infekci.
- Máte závažné onemocnění srdce, cév, ledvin, jater nebo plic.
- Trpíte invalidizující psychózou.
- Je vám více než 75 let
V roce 2016 bylo ve Spojených státech provedeno celkem 21 696 transplantací hematopoetických buněk. Z toho bylo 4847 (22%) nesouvisejících transplantací. Jedna pětina z nich (20%) použila jako zdroj kostní dřeň.
Typy transplantací kostní dřeně
Existují dva primární typy transplantací kostní dřeně: autologní a alogenní. Váš lékař doporučí jedno nebo druhé na základě typu onemocnění, které máte, stejně jako zdraví vaší kostní dřeně, váš věk a celkové zdraví. Například pokud máte rakovinu nebo jiné onemocnění (jako je aplastická anémie) v kostní dřeni, používání vlastních kmenových buněk se nedoporučuje.
Autologní transplantace kostní dřeně
Řecká předponaauto-znamená „já“. Při autologní transplantaci je dárcem osoba, která také obdrží transplantaci. Tento postup, známý také jako záchranný transplantace, zahrnuje odstranění kmenových buněk z kostní dřeně a jejich zmrazení. Poté dostanete vysokodávkovou chemoterapii s následnou infuzí rozmražených zmrazených kmenových buněk.
Tento typ transplantace lze použít k léčbě leukémií, lymfomů nebo mnohočetného myelomu.
Allogenní transplantace kostní dřeně
Řecká předponaalo-znamená „jiný“ nebo „jiný“. Při alogenní transplantaci kostní dřeně je dárcem další osoba, která má typ genetické tkáně podobný osobě, která transplantaci potřebuje.
Haploidentická transplantace kostní dřeně
U tohoto typu alogenního transplantace nahrazují zdravé buňky vytvářející krev z poloviny stejného dárce ty nezdravé. Poloviční dárce je přesně to, co to zní: ten, který odpovídá přesně polovině vašich tkáňových vlastností.
Nemyeloablativní transplantace kostní dřeně
U nemyeloablativní transplantace kostní dřeně, známé také jako mini-kostní dřeň, se podávají nižší dávky chemoterapie, které nevymizí nebo „nevymizí“ kostní dřeň jako u typické transplantace kostní dřeně. Tento přístup lze použít pro někoho, kdo je starší nebo jinak nemusí tolerovat tradiční postup.
V tomto případě funguje transplantace také jinak, aby se léčila nemoc. Místo výměny kostní dřeně může darovaná dřeň napadat rakovinné buňky ponechané v těle v procesu označovaném jako štěp versus malignita.
Jiné transplantace kmenových buněk
Transplantace kostní dřeně je jedním ze tří typů transplantací kmenových buněk. U transplantátu nazývaného transplantace periferních cirkulujících krevních buněk (PBSC) se používá proces nazývaný aferéza k odstranění kmenových buněk z krve, nikoli z kostní dřeně. Kmenové buňky lze získat také z bank pupečníkové krve, které krátce po narození uchovávají krev z pupečníku dítěte.
Příjemci a dárci
Typy tkání jsou zděděné, podobně jako barva vlasů nebo barva očí, takže je pravděpodobnější, že u člena rodiny najdete vhodného dárce, zejména sourozence.
Sourozenci jsou vhodnými dárci 25% času.
Mezi poloviční dárce obvykle patří matka, otec nebo dítě dané osoby. Rodiče jsou pro své děti vždy poloviční. Sourozenci mají 50% šanci, že budou navzájem poloviční.
Dárcem se může stát většina lidí ve věku od 18 do 60 let, kteří jsou v dobrém zdravotním stavu. Pokud by někdo chtěl být považován za dárce, bude muset dát vzorek krve a vyplnit formulář. Web National Marrow Donor Program nabízí užitečné informace pro zahájení tohoto procesu.
Mnoho lidí dostává kostní dřeň od členů rodiny, a z tohoto důvodu není třeba s nimi uvažovat společně s ostatními, kteří hledají dar od osoby, která není ve spojení.
Pokud člen rodiny neodpovídá příjemci nebo neexistují žádní příbuzní kandidáti na dárce, lze v databázi Národního registru dárcovských programů pro dárce kostní dříví vyhledat nepříbuzného jedince, jehož typ tkáně je blízký.
Je pravděpodobnější, že dárce, který pochází ze stejné rasové nebo etnické skupiny jako příjemce, bude mít stejné tkáňové vlastnosti. V současné době běloši častěji darují kostní dřeň, a proto, že jste sami bílí, je větší pravděpodobnost, že najdete blízkou shodu.
Ti, u nichž je méně pravděpodobné, že naleznou blízký zápas kostní dřeně, budou mít mnohem větší štěstí při hledání dárcovství pupečníkové krve; tyto kmenové buňky jsou více „flexibilní“, pokud jde o shodu s příjemci.
Váš transplantační tým vás bude informovat o tom, jak postupuje váš konkrétní zápas a pravděpodobná čekací doba.
Před transplantací
Jakmile vaše pojišťovna vaše transplantace autorizuje, budete muset podstoupit několik testů, než podstoupíte vlastní transplantaci. Tyto zahrnují:
- Krevní testy
- Testy moči
- Elektrokardiogram (EKG), který měří srdeční rytmus a funkci.
- Echokardiogram, ultrazvuk srdce
- Rentgen hrudníku
- Test plicních funkcí (PFT), který zahrnuje nádech a výdech do přístroje pro měření funkce plic
- Počítačová tomografie (CT)
- Zobrazování magnetickou rezonancí (MRI)
- Pozitronová emisní tomografie (PET sken)
- Biopsie kostní dřeně - ambulantní postup k získání vzorků pro testování funkce kostní dřeně
Setkáte se také se sociálním pracovníkem, spolu se svými pečovateli, abyste diskutovali o emocionálních a praktických aspektech transplantace, například o tom, jak dlouho zůstanete v nemocnici a kdo se o vás bude starat, jakmile budete doma.
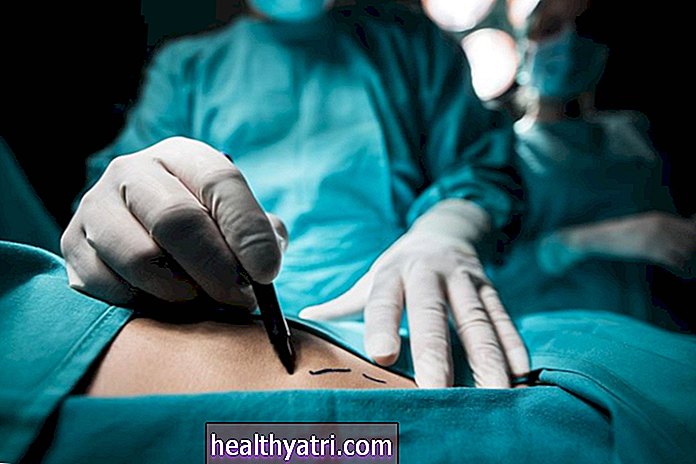
Nakonec budete mít implantovanou centrální linii. Jedná se o malou trubičku vloženou do velké žíly na hrudi nebo krku, těsně nad srdcem. Poskytovatelům zdravotní péče usnadňuje podávání léků, odběr vzorků krve a provádění transfuzí. Rovněž snížíte počet vpichů jehlou, které budete potřebovat.
Jakmile jste podstoupili předtransplantační testování a nechali si zavést centrální linii, budete mít tzv. „Přípravný“ nebo „kondicionační“ režim, abyste své tělo připravili na samotnou transplantaci. Dostanete vysokodávkovou chemoterapii a / nebo radiační terapii, abyste zničili všechny rakovinné buňky v celém těle a vytvořili prostor pro nové buňky. Režim může trvat dva až osm dní a záměrně zničí váš imunitní systém, aby nemohl napadnout darované buňky po transplantaci.
Nežádoucí účinky během této doby jsou stejné jako při jakékoli chemoterapii nebo ozařování a mohou zahrnovat nevolnost, zvracení, nízký počet bílých krvinek, vředy v ústech a vypadávání vlasů.
Proces darování
Při odběru kostní dřeně se kmenové buňky shromažďují přímo z kostní dřeně. Dárce půjde na operační sál a během spánku v anestezii se do kyčle nebo hrudní kosti vloží jehla, aby se získala kostní dřeň.
Podle Národního programu dárců kostní dřeně patří mezi časté nežádoucí účinky dárcovství kostní dřeně, které se mohou objevit do dvou dnů (v pořadí pravděpodobnosti), bolesti zad nebo kyčlí, únava, bolesti hrdla, bolesti svalů, nespavost, bolesti hlavy, závratě, ztráta chuti k jídlu, a nevolnost.
Střední doba pro úplné uzdravení pro darování kostní dřeně je 20 dní.
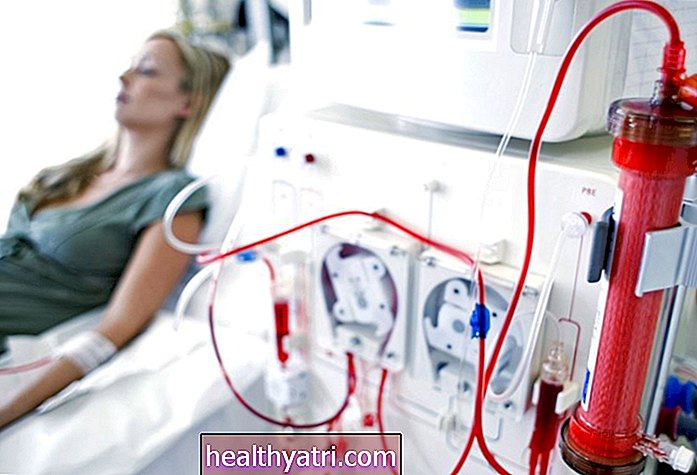
Transplantační proces
Jakmile je původní kostní dřeň člověka zničena, jsou nové kmenové buňky injikovány intravenózně, podobně jako při transfuzi krve. Pokud vaše buňky dorazí zmrzlé, sestra je rozmrazí ve vyhřívané vodní lázni u vašeho lůžka. Buňky jsou konzervovány chemickou látkou zvanou dimethylsulfoxid (DMSO), která buňky chrání během procesu zmrazování a rozmrazování. Tato konzervační látka způsobí, že váš pokoj bude mít den nebo dva zápach.
Když jsou připraveny, buňky jsou infundovány vaší centrální linií do krevního oběhu. Poté si najdou cestu ke kosti a začnou růst a produkovat více buněk, což je proces známý jako engraftment.
Dostanete léky, které zabrání možné reakci na konzervační látku v kmenových buňkách nebo kostní dřeni. Tyto léky mohou během procedury způsobit ospalost. Vaše životní funkce budou často kontrolovány a sestra vás bude pečlivě sledovat. Během infuze můžete mít také špatnou chuť v ústech, cítit šimrání v krku nebo kašel.
Po transplantaci bude každý den monitorován váš krevní obraz. Budete informováni o svých výsledcích a podle potřeby vám budou podány transfuze krve a krevních destiček.
Komplikace
Nejkritičtějším okamžikem je obvykle zničení kostní dřeně, takže zbývá jen málo krvinek. Zničení kostní dřeně vede k výrazně sníženému počtu všech typů krevních buněk (pancytopenie).
Bez bílých krvinek existuje vážné riziko infekce, takže budete izolovaní a nemocniční personál použije preventivní opatření proti infekci. Nízké hladiny červených krvinek (anémie) často vyžadují krevní transfuze, zatímco čekají na začátek růstu nových kmenových buněk. Nízké hladiny krevních destiček (trombocytopenie) v krvi mohou vést k vnitřnímu krvácení.
Běžnou komplikací u pacientů, kteří dostávají kostní dřeň od dárce, je onemocnění štěp proti hostiteli (GvHD). K tomu dochází, když bílé krvinky (T buňky) v darovaných buňkách napadají tkáně příjemce; to může být životu nebezpečné. Abyste tomu zabránili, budete dostávat imunosupresivní léky na dobu neurčitou.
Existuje možnost, že vysokodávková chemoterapie, stejně jako řada dalších léků vyžadovaných během transplantace, může způsobit snížení schopnosti plic, srdce, ledvin nebo jater fungovat. Tyto orgánové toxicity jsou obvykle mírné, dočasné a reverzibilní.
Sterilita je však potenciální komplikací vysokodávkové chemoterapie. Přestože většina pacientek, které podstoupí transplantaci, bude později neplodná, ženy, které nechtějí otěhotnět, by neměly předpokládat, že nemohou. Je třeba dodržovat obvyklá opatření k zabránění nechtěného těhotenství.
Po transplantaci
Čas, za který se vaše kostní dřeň uštěpí a začne pracovat na tvorbě nových bílých krvinek, červených krvinek a krevních destiček, se liší v závislosti na typu transplantace, kterou dostanete. To znamená, že obvykle trvá dva až tři týdny, než bude počet bílých krvinek dostatečně vysoký na to, aby byl po transplantaci kostní dřeně propuštěn z nemocnice.
V tuto chvíli máte vysoké riziko infekce, takže budete muset přijmout preventivní opatření, jako například:
- Užívání antibiotik, antivirových a protiplísňových léků a faktorů stimulujících kolonie granulocytů (G-CSF) podle pokynů lékaře
- Vyhýbejte se interakcím s jinými lidmi
- Cvičení správné hygieny
- Vyhýbejte se rostlinám a květinám, které mohou obsahovat bakterie
- Vyhýbejte se určitým potravinám
Po propuštění z nemocnice může být počet vašich bílých krvinek v normálním rozmezí, ale váš imunitní systém nemusí fungovat normálně po dobu jednoho roku. Zde je několik pokynů, které vám pomohou zabránit infekci:
- Po dotyku se zvířaty, před jídlem a po jídle, před přípravou jídla, po použití toalety a před užitím léků si umyjte ruce. (Pokud musíte vyměnit dětskou plenu, noste jednorázové rukavice a ihned poté si umyjte ruce.)
- Po dobu alespoň jednoho měsíce se vyhněte velkým davům a lidem s infekcemi nebo nachlazením.
- Vyhněte se plavání v oceánech, jezerech, veřejných bazénech, řekách nebo vířivkách po dobu tří měsíců.
- Před očkováním se poraďte se svým lékařem.
Rovněž stojí za to měřit teplotu současně jednou nebo dvakrát denně, abyste mohli zvýšit teplotu, což může být časný indikátor infekce.
Okamžitě zavolejte svého lékaře, pokud se u vás vyskytne některý z následujících příznaků:
- Teplota vyšší než 100,5 ° F
- Trvalý kašel
- Zimnice s horečkou nebo bez ní nebo se objeví po propláchnutí centrální linie
- Nevolnost a zvracení
- Trvalá bolest
- Průjem, zácpa nebo bolest při vyprazdňování
- Dušnost
- Zarudnutí, otok, drenáž nebo citlivost v místě vašeho katétru
- Bolest, pálení nebo zvýšená frekvence močení
- Vředy v ústech nebo v krku
- Jakákoli rána nebo rána, která se nehojí
- Jakýkoli neobvyklý vaginální výtok nebo svědění
- Vystavení neštovicím
- Náhlé modřiny nebo kopřivka
- Přetrvávající bolest hlavy nebo jakákoli silná bolest hlavy
- Rozmazané vidění
- Přetrvávající závratě
Prognóza
Cílem transplantace kostní dřeně je vyléčit nemoc. Léčba může být možná u některých druhů rakoviny, jako jsou některé typy leukémie a lymfomu, u jiných je však nejlepším výsledkem remise. Remise se týká období, ve kterém nejsou žádné známky nebo příznaky rakoviny.
Po transplantaci budete muset navštívit svého lékaře a podstoupit testy, abyste sledovali jakékoli příznaky rakoviny nebo komplikace po transplantaci. U některých pacientů dojde k relapsu jejich nemoci i po transplantaci.
U transplantací kostní dřeně neexistuje žádná celková míra přežití, protože přežití závisí na mnoha faktorech, včetně vašeho věku, vašeho konkrétního onemocnění, jak blízko se shodují zdravé kmenové buňky a vašeho celkového zdraví před transplantací.
Národní program dárců kostní dřeně obsahuje adresář transplantačních center s údaji o roční míře přežití každého člověka.
Podpora a řešení
Transplantace kostní dřeně může být fyzicky i emocionálně velmi náročná zkušenost.Většina nemocnic a transplantačních center vám během procesu nabídne podpůrné služby pro vás i vaše blízké.
Národní registr dárců kostní dřeně / Be the Match Support Center nabízí individuální, vzájemné a skupinové podpůrné programy a doporučení k dalším zdrojům podpory.

















.jpg)

.jpg)