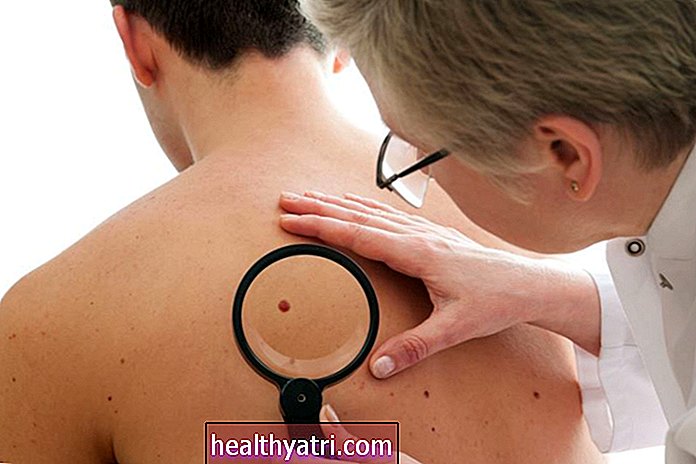
Chediak-Higashi syndrom je vzácná autozomálně recesivní genetická porucha. Vzniká z abnormality v DNA, která způsobuje abnormality ve fungování lysozomů nebo prvků v buňkách, které jsou kritické pro mnoho důležitých aspektů funkce těla.
Thomas Barwick / Getty ImagesToto onemocnění postihuje zejména imunitní systém, což způsobuje, že tělo je méně schopné bojovat proti virům a bakteriím, což vede k opakovaným infekcím, které se během dětství často stávají fatálními. Lysozomální dysfunkce také způsobuje různé další problémy, včetně neurologických abnormalit, albinismu a poruch srážlivosti.
Je to velmi vzácný stav s výskytem méně než jednoho z 1 000 000. Celosvětově bylo hlášeno méně než 500 případů.
Příznaky
Albinismus
Osoby s touto genetickou abnormalitou jsou obvykle identifikovány v kojeneckém a dětském věku. Melanocyty, což jsou buňky vytvářející melanin, nejsou vhodně transportovány tam, kam potřebují. (Melanin je pigment v očích, pokožce a vlasech.)
To způsobí, že u pacientů s Chediak-Higashi se projevuje okulokutánní albinismus (okulo,což znamená „oči“ akožní,což znamená „kůže“). Většina pacientů má světlou pokožku s tenkými světlými vlasy, které mohou být šedé, bílé nebo blonďaté. Jejich oči jsou také obvykle světlé a mohou mít fotofobii, nystagmus, strabismus nebo sníženou zrakovou ostrost.
„Kožní“ projevy okulokutánního albinismu mohou být přítomny buď jako hyperpigmentace nebo hypopigmentace, které jsou skvrnité.
Progresivní neurologická dysfunkce
Neurologické vady, včetně periferního a centrálního nervového systému, jsou progresivní a vyskytují se u přibližně 10% až 15% těch, kteří přežijí do raného dětství i mimo ně. Zahrnují širokou škálu problémů včetně záchvatů, pohybových poruch, demence, vývoje zpoždění, slabost, smyslový deficit, třes, ataxie a obrny hlavových nervů.
Imunitní nedostatek
Časté infekce způsobené specifickými bakteriemi, včetně staphylococcus aureus, streptococcus pyogenes a pneumokoků. Neutrofily, buňky bojující s infekcí v našem těle, při tomto syndromu nefungují správně kvůli abnormálním granulím, které ovlivňují schopnost bílých krvinek bojovat s infekcí.
Infekce jsou obvykle závažné a nacházejí se na kůži, dýchacích cestách a sliznicích.
Infekce jsou známé jako „pyogenní“, což znamená, že jsou hnisavé a obvykle páchnoucí. Pohybují se od povrchních po hluboké, což může způsobit ulcerace. Ty zanechávají špatné jizvy a pomalu se hojí. Pokud onemocnění není úspěšně léčeno, dosáhne většina dětí zrychlené fáze onemocnění, což zahrnuje také hemofagocytickou lymfohistiocytózu (HLH), která může způsobit závažnou imunodeficienci. horečka, zvětšená slezina a játra a krvácení. K tomu může dojít brzy v kojeneckém věku nebo v raném dětství a je to obvykle smrtelné.
Poruchy krve
Pacienti nejsou schopni srážet se kvůli defektu krevních destiček, který vede k abnormálnímu krvácení a snadnému tvorbě modřin.
Jiné nemoci
Mohou být ovlivněny další orgánové systémy, jako jsou ledviny, gastrointestinální trakt a mohou se objevit parodontální onemocnění.
Příčiny
Chediak-Higashi syndrom je vzácná autozomálně recesivní genetická porucha způsobená mutacemi v genu LYST.To znamená, že oba rodiče nesou kopii mutovaného genu, ale obvykle nevykazují známky a příznaky tohoto onemocnění.
Gen LYST poskytuje pokyny pro přípravu proteinu známého jako regulátor přenosu lysozomů. Bez tohoto regulátoru jsou narušeny lysozomální funkce, velikost a struktura a tělo nemůže vykonávat svou pravidelnou údržbu a funkce.
Mezi tyto funkce patří likvidace nežádoucího obsahu v buňkách pomocí trávicích enzymů k trávení bakterií, rozklad toxických látek a recyklace buněčných složek. Nefunkční imunitní systém nemůže chránit tělo před infekcemi.
Diagnóza
Diagnóza Chediak-Higashi je obvykle podezřelá u pacientů s částečným okulokutánním albinismem a opakovanými pyogenními infekcemi. Prvním krokem je provedení krevního nátěru. Zkoumají se klasické příznaky onemocnění, které zahrnují obrovské azurofilní granule v neutrofilech, eosinofilech a dalších granulocytech. Vyskytují se na mnoha místech, včetně kostní dřeně, melanocytů, žaludeční sliznice, fibroblastů renálního tubulárního epitelu a periferních a centrálních nervových tkání.
Existuje několik poruch, které vypadají podobně jako Chediak-Higashi. Aby bylo možné některé z nich rozlišit (včetně Griscelliho syndromu, Hermanského Pudlakova syndromu), je nutné provést genetické testování. Hledají mutace v genu CHS1 / LYST.
Ve zrychlené fázi onemocnění pak existují diagnostická kritéria, z nichž pacient potřebuje pět z osmi kritérií, mezi něž patří horečka, zvětšená slezina, pokles nejméně o dvě periferní krevní linie, nízká nebo chybějící aktivita přirozených zabíječských buněk, hyperferritinemie a hypertriglyceridemie a / nebo hypofibrinogenemie, hemofagocytóza v kostní dřeni, slezině nebo lymfatických uzlinách a vysoké hladiny receptoru interleukinu 2. Toto kritérium je stejné pro hemofagocytickou lymfohistiocytózu.
Pokud existuje podezření na plod v děloze, který má toto onemocnění z důvodu pozitivní rodinné anamnézy, je možné jej diagnostikovat prenatálně odběrem choriových klků, odběrem krve z plodu nebo odběrem vlasů.
Léčba
Počáteční léčba po stanovení diagnózy zahrnuje profylaktické použití antibiotik k prevenci bakteriálních infekcí. Pokud dojde k infekci, je nutná agresivní léčba. Aby se zabránilo infekci, používá se faktor stimulující kolonie granulocytů (známý jako G-CSF) k pokusu a snížení infekce zvýšením neutrofilů, které budou bojovat proti bakteriím.
Ukázalo se, že glukokortikoidy a odstranění sleziny jsou poněkud úspěšné pro zpoždění nástupu akcelerované fáze a další používané terapie zahrnují intravenózní gamaglobulin, antivirotika a chemoterapii. Žádná z těchto terapií však není léčivá.
Aby se napravil imunitní a hematologický dopad přípravku Chediak-Higashi, je jako léčba zvolena alogenní transplantace hematopoetických buněk (HCT), včetně transplantace pupečníkové krve. I když je to úspěšné, nezabrání to okulokutánnímu albinismu nebo progresivním neurologickým poruchám, které nevyhnutelně způsobují neurologické zhoršení.
HCT se považuje za úspěšnější, pokud se u pacienta vyskytne méně infekcí, zejména HLH. Proto je časná HCT ideální a může snížit riziko vzniku HLH a zrychlené fáze onemocnění.
Úspěšně transplantovaní pacienti nemají žádné významné infekce a nepostupují (nebo se u nich opakuje) akcelerovaná fáze.
Pokud není transplantována, většina pacientů s Chediak-Higashi umírá na pyogenní infekci dříve, než jim je sedm let. V přehledu 35 dětí s Chediak-Higashi syndromem byla pětiletá pravděpodobnost přežití po transplantaci 62%.
U několika pacientů, kteří přežijí do rané dospělosti, ať už byli nebo nebyli transplantováni, se však v době, kdy dosáhnou počátku dvacátých let, rozvinuly neurologické deficity.
Nezapomeňte se poradit se svým lékařem, pokud máte v rodinné anamnéze onemocnění.
Co dělat, když nemůžete získat diagnózu












.jpg)
-side-effects.jpg)
.jpg)
.jpg)


-everything-you-need-to-know.jpg)