Profylaktické ozařování lebky (PCI) je druh radiační terapie používané k prevenci šíření (metastázování) rakoviny plic z plic do mozku. Mozek je jedním z nejčastějších míst metastáz u lidí s pokročilým karcinomem plic, spolu s játry, kostmi, nadledvinami a dalšími částmi plic.
Od roku 2007 byla PCI široce přijímána jako standard péče o lidi s malobuněčným karcinomem plic (SCLC), což je neobvyklá a agresivní forma karcinomu plic. V roce 2017 byla v době zveřejnění studií zpochybněna hodnota postupu vOnkologie lancetydospěl k závěru, že PCI neudělala nic pro zlepšení doby přežití u lidí s SCLC v rozsáhlé fázi, což je pokročilá forma SCLC.
Přestože se profylaktické ozařování lebky stále úspěšně používá u lidí s SCLC v omezeném stadiu, jeho použití v posledních letech významně pokleslo.
Účel postupu
Malobuněčný karcinom plic má silnou tendenci se šířit do mozku. Ačkoli chemoterapie je obvykle dobrá při kontrole onemocnění (alespoň na chvíli), léky mají potíže s pronikáním hematoencefalickou bariérou, která obklopuje a chrání mozek. Z tohoto důvodu mají rakovinné buňky, které vstupují do mozku, příležitost k proliferaci.
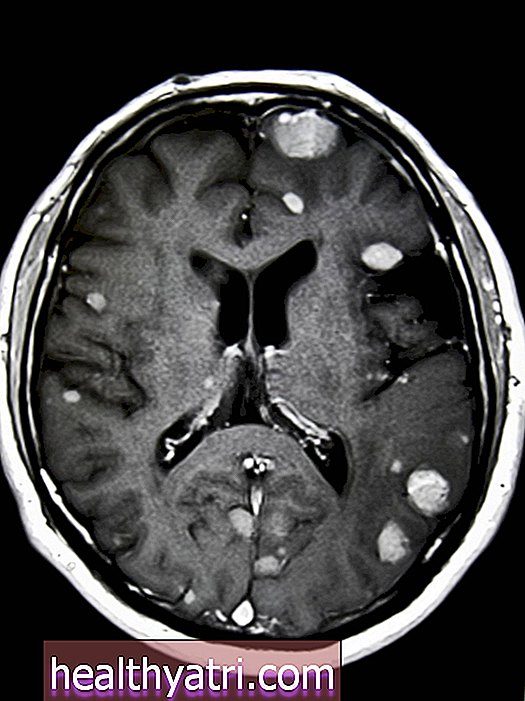
Zhruba 10% lidí s SCLC má v době diagnózy mozkové metastázy, zatímco u 50% se v průběhu jejich onemocnění vyvinou mozkové metastázy, podle recenze z roku 2017Aktuální onkologie.
Profylaktické ozáření lebky („profylaktické“, což znamená preventivní) má snížit pravděpodobnost proliferace mozkových metastáz prevencí růstu rakovinných buněkpředexistují známky nebo náznaky metastáz.
PCI se běžně používá u lidí s omezeným stadiem SCLC, kteří reagovali na počáteční léčbu chemoterapií a radiační terapií. Někdy se také předepisuje lidem s SCLC v rozsáhlém stadiu, pokud neexistují důkazy o mozkových metastázách.
Důkazy a diskuse
Ve studii z roku 2007 nizozemský výzkumník Ben Slotman a kolegové uvedli, že PCI zvýšila roční míru přežití u lidí s SCLC v omezeném stadiu z 13,3% na 27,1% - což je téměř dvojnásobné zvýšení - při současném snížení rizika mozkových metastáz téměř o trojnásobně.
Přesto se střední doba přežití zvýšila z 5,4 měsíce na pouhých 6,4 měsíce, což je významné zlepšení, ale je zmírněno závažností nežádoucích účinků, které zažilo mnoho lidí.
V posledních letech si někteří vědci kladou otázku, zda je rozšířené užívání PCI, zejména u lidí s onemocněním v rozsáhlém stadiu, vůbec vhodné.
V roce 2017 japonský vědec Toshiashi Takahashi a jeho kolegové prokázali, že lidé s SCLC v rozsáhlé fázi skutečně majídolnídoby přežití při léčbě PCI ve srovnání s těmi, kteří nejsou léčeni. Vyšetřovatelé dospěli k závěru, že PCI není „nezbytná“ pro lidi s SCLC v rozsáhlém stadiu a že vhodnější je rutinní monitorování mozkových metastáz pomocí magnetické rezonance (MRI).
V návaznosti na zjištění, použití PCI výrazně pokleslo, podle studie z roku 2019 z University of Texas MD Anderson Cancer Center v Houstonu. Podle vyšetřovatelů 78% onkologů nabídlo PCI pacientům s SCLC v rozsáhlém stádiu před studií Takahashi a tento počet po zveřejnění výzkumu klesl na 38%.
Rizika a kontraindikace
Profylaktické ozáření lebky může hrát důležitou roli v prevenci mozkových metastáz zabíjením metastatických rakovinných buněk v mozku.
Dávka záření je mnohem nižší než dávka použitá k léčbě solidních nádorů, ale významně vyšší než dávka použitá k zobrazovacím testům, jako jsou skenování pomocí počítačové tomografie (CT). Opakované vystavení záření této úrovně může vést k neurotoxicitě, při které jsou mozkové buňky narušeny nebo trvale zničeny.
PCI nejenže způsobuje krátkodobé vedlejší účinky, ale může vést k dlouhodobému poškození, z nichž některé se mohou projevit až měsíce nebo roky po léčbě.
Mezi nejčastější krátkodobé nežádoucí účinky patří:
- Bolest hlavy
- Únava
- Vypadávání vlasů (často trvalé a úplné)
- Nevolnost a zvracení
- Zčervenání kůže, olupování nebo tvorba puchýřů
- Ztráta chuti k jídlu
- Ztráta váhy
- Obtížné polykání
Dlouhodobé účinky mohou být hlubší.
Výzkum naznačuje, že mezi 30% a 60% lidí, kteří podstoupí PCI, dojde k neurokognitivnímu úpadku, který se projeví ztrátou paměti, zmatením, změnami vidění, neschopností soustředit se, nestálostí a zhoršenou schopností vykonávat každodenní úkoly.
Riziko bývá největší u seniorů, lidí, kteří užívají antiepileptické léky, a pacientů s cukrovkou nebo anamnézou cévní mozkové příhody.
U některých lidí může PCI narušit krevní cévy v mozku, způsobit „mikrokrvácení“ a zvýšit riziko ischemické cévní mozkové příhody.
Kontraindikace
Navzdory tomu má PCI relativně málo kontraindikací. Protože PCI může oslabit krevní cévy v mozku, nikdy se nepoužívá u lidí s cerebrovaskulárními stavy, jako je mozková mrtvice, aneuryzma a vaskulární malformace. Nepoužívá se ani u lidí s epilepsií, protože může zvýšit frekvenci a závažnost záchvatů.
PCI by se mělo také vyhnout u lidí se špatným výkonnostním stavem, tedy u těch, kteří se o sebe nedokážou postarat. Lidé, kteří mají krátkou průměrnou délku života, by se měli také PCI vyhnout, protože je pravděpodobné, že způsobí více škody než užitku.
PCI se nepoužívá u lidí s nemalobuněčným karcinomem plic (NSCLC), což je častější forma onemocnění, a stále častěji se mu vyhýbá u lidí s SCLC v rozsáhlém stadiu.
Před zákrokem
Rozhodnutí použít profylaktické ozáření lebky je velmi osobní. Vzhledem ke zvýšenému riziku neurotoxicity a neurokognitivního poškození je třeba pečlivě zvážit přínosy a rizika společně s vaší dlouhodobou prognózou.
Lékař navíc bude muset posoudit váš výkonnostní stav - obvykle hodnocený na stupnici od 0 (zcela aktivní) do 4 (zcela deaktivovaný) - aby zjistil, zda tolerujete léčbu.
Pokud jste kandidátem na PCI, bude vám naplánováno setkání se specialistou známým jako radiační onkolog, který zahájí rané přípravy a provede vás postupem.
Načasování
PCI se dodává v řadě ošetření, které se podávají jednou nebo dvakrát denně po dobu pěti dnů v týdnu po dobu až tří týdnů. Každé radiační ošetření trvá jen několik minut, ale s přihlédnutím k přípravě a čekací době byste měli očekávat, že tam budete po dobu 45 minut až hodiny.
Pokud je zapotřebí více než jedna dávka záření, budete muset mezi dávkami počkat čtyři hodiny. Jakkoli se to může zdát nepohodlné, existují důkazy, že přístup je efektivnější.
Umístění
Profylaktické ozáření lebky se nejčastěji provádí na radiologické jednotce v nemocnici, i když v některých centrech pro léčbu rakoviny existují specializované radiologické jednotky.
PCI se provádí pomocí stroje zvaného CT simulátor, který vypadá jako normální CT skener, ale přináší vyšší dávku soustředěného záření.Stroj se skládá z valníku, který se zasouvá dovnitř a ven z koblihovitého portálu, který dodává dávku záření.
Co si vzít na sebe
Protože se můžete převléknout do nemocničních šatů, měli byste nosit pohodlné oblečení, které můžete snadno sundat a obléknout. Nechte šperky a jiné cennosti doma. Rovněž bude nutné sundat brýle a příčesky.
Jídlo a pití
S PCI nejsou spojena žádná omezení týkající se jídla a pití.
Náklady a zdravotní pojištění
Cena PCI se může lišit podle místa a zařízení, ale snadno se může pohybovat v řádu desítek tisíc dolarů. Dnes je u zdravotních pojišťoven méně pravděpodobné, že schválí PCI pro lidi s SCLC v rozsáhlé fázi a téměř vždy zamítnou žádosti o použití u lidí s NSCLC.
Chcete-li vypočítat své výdaje z kapsy, požádejte o odhad nákladů od radiologické jednotky a zkontrolujte, za jakou část jste zodpovědní na základě plánu copay / coinurance ve vašem pojistném plánu (před i po odečitatelné částce). Měli byste také zkontrolovat, jaké je vaše maximum z kapsy; toto je maximální částka, kterou musíte zaplatit z kapsy za pojistný rok.
Pokud jsou hotové náklady přemrštěné, zeptejte se radiologické jednotky, zda nabízejí splátkový plán bez úroků nebo programy finanční pomoci. Větší nemocnice to pravděpodobněji učiní.
Co přinést
Nezapomeňte si předem přinést řidičský průkaz nebo vládní ID, kartu zdravotního pojištění a schválený způsob platby, pokud jsou požadovány náklady na pojištění nebo spoluúčast.
Simulace
Než je naplánováno vaše první ošetření, budete se muset zúčastnit plánovací relace zvané simulace. To se používá k výpočtu správné dávky záření a mapování oblasti léčby radiačním onkologem i radiačním terapeutem.
Aby bylo zajištěno, že vaše hlava je ve správné poloze pro každé ošetření, bude vytvořena forma tváře pomocí termoplastického materiálu podobného mřížce, který se při zahřátí rychle vytvrdí. Jakmile je vaše hlava správně umístěna na ploše, radiační terapeut vyhladí materiál podél linií vašeho obličeje a počká, až ztvrdne. Celý proces trvá přibližně 30 minut.
Muži s ochlupením na obličeji si budou muset oholit obličeje, aby zajistili přesnou formu.
Na rozdíl od jiných forem záření hlavy a krku, které směrují soustředěný paprsek záření na přesné místo nádoru, poskytuje PCI obecnější pole záření. I přesto radiační tým provede přesná měření a vytvoří značky na obličejové masce, aby zajistil, že ostatní tkáně zůstanou nedotčené.
V rámci simulace může radiační tým provést CT vyšetření, aby potvrdil, co se označuje jako informované pole léčby. Nízko dávkové rentgenové paprsky (paprskové filmy) vám mohou pomoci zaznamenat polohu vaší hlavy, jakmile je správně umístěna.
Během postupu
V den zákroku se dostavte alespoň 15 minut předem, abyste se zaregistrovali a usadili se. Na PCI obvykle dohlíží radiační terapeut s pomocí radiologické sestry.
Příprava
Po registraci budete přeneseni do zad a od pasu nahoru budete vyzváni, abyste se svlékli. K převlečení vám budou poskytnuty nemocniční šaty. Pravděpodobně budete moci nechat na kalhotách a ponožkách, ale možná budete muset sundat boty.
Sestra poté vezme vaši váhu a vitální funkce, které budou sledovány po dobu trvání terapie PCI. Po prvním sezení sestra rovněž zkontroluje, zda se u vás neobjevily nějaké vedlejší účinky z předchozího sezení.
V průběhu celého postupu
Profylaktické ozáření lebky je poměrně přímé. Jakmile budete ležet v poloze na zádech (lícem nahoru) na plochém loži, radiační terapeut správně umístí vaši hlavu a zakryje ji předem tvarovanou obličejovou maskou.
S přednastavenými souřadnicemi a dávkou záření může radiační terapeut provést celou proceduru zpoza ochranné clony. Obousměrný interkom vám umožňuje komunikovat tam a zpět.
Plošina se poté vzdáleně přemístí do portálového CT, kde se používají dávky záření mezi 12 a 18 šedými jednotkami (Gy). (Pro srovnání, rakoviny pevných nádorů jsou léčeny 60 až 80 Gy, zatímco lymfomy jsou léčeny s 20 až 40 Gy.)
Během procedury uslyšíte vrčení, ale jinak nic necítíte.
Následná léčba
Jakmile je procedura dokončena, obličejová maska je odstraněna a můžete si znovu nasadit oblečení. Pokud se u vás vyskytnou jakékoli vedlejší účinky, informujte o tom zdravotní sestru nebo radiačního terapeuta.
Většina lidí se po absolvování PCI může dostat domů.
Po ukončení procedury
Není neobvyklé, že se u léčby PCI vyskytnou nežádoucí účinky, z nichž některé se mohou postupem léčby zhoršovat. K jejich správě můžete udělat určité věci.
- Bolest hlavy: Tylenol (acetaminofen) je obvykle nejlepší volbou pro léčbu bolesti hlavy. Aspirin a další nesteroidní protizánětlivé léky mohou na druhé straně způsobit krvácení a podporovat mikrobiologické krvácení. Protože ozařování mozku vyvolává encefalitidu (zánět mozku), může být ke zmírnění zánětu předepsán steroidní lék dexamethason.
- Únava: Únava vyvolaná zářením se nejlépe léčí dostatkem odpočinku. Trochu cvičení nebo procházka kolem bloku může také pomoci fyzicky i psychicky.
- Podráždění kůže: Erytém vyvolaný zářením (zarudnutí kůže) se může zhoršit a vést k odlupování a tvorbě puchýřů, zejména u lidí se světlou pokožkou. Můžete to lépe zvládnout tím, že si vezmete chladné sprchy, vyhnete se drsným mýdlům a vůním, pravidelně zvlhčujete a poprašujete postiženou pokožku kukuřičným škrobem (ne mastkem), aby byla pokožka suchá.
- Problémy se stravováním: PCI může někdy způsobit dysfagii (potíže s polykáním), stejně jako pálení žáhy a nevolnost. Abyste to překonali, jedzte měkčí jídlo nebo polévky. Můžete se také setkat s dietologem a diskutovat o stravovacích strategiích během a po terapii PCI. Ke snížení nevolnosti může lékař předepsat lék proti nevolnosti, jako je Zofran (ondansetron), nebo zkusit usrkávat zázvorový čaj nebo zázvorové pivo.
- Vypadávání vlasů: Alopecie vyvolaná léčbou (vypadávání vlasů) může být velmi zoufalá. Je jen málo, co můžete udělat, pokud k tomu dojde v důsledku PCI, ale je důležité si uvědomit, že ne každý trpí ztrátou vlasů. Pokud k tomu dojde, můžete kontaktovat společnosti, které vyrábějí paruky zejména pro lidi s rakovinou a jinými způsoby. zvládnete fyzicky i emocionálně.
Následovat
Protože profylaktické lebeční záření je preventivní, jediným měřítkem úspěchu je absence mozkových metastáz při zobrazovacích studiích. Váš onkolog naplánuje rutinní CT, MRI nebo pozitronovou emisní tomografii (PET), aby sledoval jakékoli známky metastáz, nejen v mozku, ale i v jiných orgánech a kostech.
Váš lékař bude také sledovat případné neurokognitivní problémy, které se mohou objevit.
Léky jako Aricept (donepezil) používané při léčbě Alzheimerovy choroby a Ritalin (methylfenidát) a Provigil (modafinil) používané k léčbě ADHD a narkolepsie se někdy používají mimo označení u lidí s kognitivní poruchou způsobenou ozářením mozku.
Slovo od Verywell
Profylaktické ozáření lebky může pomoci prodloužit život a zabránit progresi onemocnění u lidí s určitými typy malobuněčného karcinomu plic, ale přináší to rizika. Pokud váš lékař doporučí PCI, můžete diskutovat o výhodách léčby a možných rizicích, abyste mohli zvolit, která je pro vás jako jednotlivce nejlepší.
Promluvte si s členy vaší sítě podpory, včetně lékařů, poradců, přátel a rodiny. Připojte se ke skupině podpory online nebo osobně, abyste se setkali s ostatními, kteří sami podstoupili PCI.
Neexistuje ani „správná“, ani „nesprávná“ volba. Existuje pouze informovaná volba, která začíná a končí u vás.











-works-for-stroke.jpg)
.jpg)






-is-treated.jpg)


